Остеомиелит – это воспалительный процесс гнойно-некротического характера, который поражает костную ткань, окружающую надкостницу и костный мозг. Возбудителями остеомиелита, в подавляющем числе случаев, являются стафилококки и стрептококки.
Остеомиелит, который возник впервые, называется острым. Если больной имеет затяжное течение заболевания с обострениями и ремиссиями, то речь идет о хроническом течении воспалительного процесса остеомиелита. Зачастую, при остеомиелите в процесс воспаления вовлекается вся костная ткань, включая и костно-мозговую область. При хроническом процессе остеомиелита возникает костный склероз и деформации.
Некоторые опухоли кости вызывают биохимические аномалии, выявляемые при анализе образцов крови на характерные белки или ферменты. Конечная идентификация опухолей кости, однако, основывается на исследовании образцов тканей. 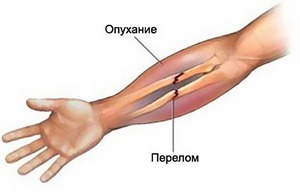
Доброкачественные опухоли могут быть вырезаны, а дефект заполнен костной трансплантацией для структурной поддержки. Злокачественные опухоли можно лечить, химиотерапию или хирургию. Лечение метастатических опухолей кости направлено на подавление боли и профилактику или восстановление перелома внешней поддержкой или, иногда, путем внутренней фиксации.
Остеомиелит причины
Остеомиелит вызывают такие бактериальные возбудители, как: золотистый стафилококк, эпидермальный стафилококк (70% случаев), стрептококк, энтеробактерии и синегнойная палочка. В редких случаях, причиной остеомиелита может быть микобактерия туберкулеза.
Остеомиелит возникает в результате непосредственного попадания патогенных микроорганизмов в кость и окружающие ее ткани по причине открытого перелома или из-за значительных воспалительных поражений в области над костью. Также остеомиелит возникает после проводимых операций на костной ткани (остеосинтез), когда плохо соблюдены условия антисептики операционной раны.
Лечение злокачественной первичной опухоли кости нацелено на разрушение опухоли либо путем сегментарной резекции вовлеченного региона, либо путем ампутации. Это может серьезно повлиять на наши оценки распространенности заболеваний в истории и предыстории, особенно в случаях вирусов, поскольку они часто могут быстро убивать и не оставлять скелетного маркера.
Биоархеология: интерпретация поведения с человеческого скелета. Уже давно осознано, что малярию можно распознать только в скелетных остатках по косвенным свидетельствам представления следующих патологических поражений: пористого гиперостоза, крибровской орбиталии и гипертрофии костного мозга, которые берутся за свидетельство наличия анемии, основного фактора смертности в жертвах малярии.
Хронические воспалительные процессы в организме тоже можно отнести к причинам развития остеомиелита. К ним относятся: хронический и тонзиллит, кариес, долго незаживающая пупочная ранка у новорожденных, и т.п. В таких случаях микроорганизмы попадают в костную ткань гематогенным путем. Хронические воспалительные процессы в организме стоят на втором месте по частоте, после травматизации костей.
Палеопатология. Кембридж: Пресса Кембриджского университета. Изучение трепонемного заболевания, в частности, чревато противоречиями и стигматизмом как в современном, так и в историческом контексте, а также в характере распространения и передачи. Однако сочетание молекулярной патологии, филогенетики и палеопатологических исследований помогает создать более ясное генетическое происхождение болезни и последствия, которые эта болезнь и по-прежнему имеет в мире в целом. Эти четыре формы до недавнего времени были неразличимы по физическим и лабораторным характеристикам, тогда как пинта-нить не влияла на кость.
При остеомиелите поражаются, в большинстве случаев, трубчатые кости верхних и нижних конечностей, кости черепа и челюсти, позвоночный столб и ребра.
Когда происходит поражение костной ткани микроорганизмами, к пораженному воспалением очагу присоединяются лейкоциты, которые продуцируют определенные литические ферменты, обладающие свойством разлагать ткань кости. По кровеносным сосудам происходит распространение гнойного экссудата из пораженного очага, что приводит к секвестрации костной ткани. В результате этого формируется очаг хронической инфекции. Вместе с этим начинает формироваться новая костная ткань в области некроза, так называемый покров. Во время гистологического исследования устанавливается точная стадия остеомиелита: острая или хроническая.
Географическое местоположение, передача и зависит ли костная ткань от трепонемного заболевания. Следует, однако, отметить, что изменения костей в сифилисе редки на ранних стадиях, но распространены в третичной стадии заболевания. Также было отмечено, что с одной трепонемной болезнью в другую может происходить передача взад и вперед в пределах внутригрупповых групп, переходящих из одной среды в другую; что в конечном итоге возможно, что каждая социальная группа или население имеет свою собственную трепонемную болезнь, подходящую для ее «географического и климатического дома и его стадии культурного развития».
Остеомиелит симптомы
Остеомиелит вызывается различными возбудителями и по разным причинам, следовательно, протекает по-разному.
Различают остеомиелит острый, хронический, огнестрельный, посттравматический, гематогенный, одонтогенный, остеомиелит челюсти, остеомиелит суставов и позвоночника, и т.д.
Признаки остеомиелита зависят от площади и области поражения.
Однако это инфекционное заболевание в его венерической форме особенно трудно обнаружить и обнаружить в археологических популяциях; ограничения биомолекулярной палеопатологии стали ясными. Вивакс использовался в качестве лечения пациентов с нейросифилисом в процедуре врача Юлиуса Вагнера-Яурега; он был введен в виде пиротерапии для введения высоких лихорадок для борьбы с сифилитической болезнью поздней стадии, убивая возбудители бактерий. Биоархеология: интерпретация поведения человеческого скелета.
Скелетно-мышечная инфекция может быть серьезным и изнурительным заболеванием. При отсутствии лечения этот тип инфекции может привести к значительным проблемам или даже к постоянному повреждению. Наша Опорно-двигательная программа Заражение предлагает прорыв помощь. Мы являемся одной из немногих программ в стране, посвященных диагностике и лечению инфекций, поражающих костную и тканевую ткани.
Острый остеомиелит характеризуется острым началом заболевания со стремительным размножением патогенной флоры в зоне поражения, выраженным болевым синдромом, признаками интоксикации, большим гнойным отделяемым из области поражения и значительным отеком тканей.
Хронический остеомиелит протекает, зачастую, подостро и сопровождается периодами обострения и периодами ремиссий.
Наша команда специализируется на профилактике и лечении инфекций, которые повреждают кость и окружающие ткани. Вы будете пройти всестороннее физическое обследование с одним из наших врачей костно-мышечной инфекции. Во время вашего визита вы и ваш врач расскажете о своем состоянии, симптомах, истории болезни и любых предшествующих процедурах.
Ваш врач может заказать диагностические тесты, чтобы помочь в определении причины вашей инфекции. Эти тесты могут включать в себя исследования изображений, такие как рентген, магнитно-резонансная томография или компьютерная томография, чтобы помочь вашему врачу увидеть возможные аномалии в костях, суставах и мягких тканях.
Одонтогенный остеомиелит сопровождается интенсивной болью в зоне пораженного зуба с иррадиацией в ухо или в глаз, лихорадкой, ознобом, нарушением сна, отсутствием аппетита.
Огнестрельный остеомиелит характеризуется в первые дни стремительным нагноением раны. Это обусловлено тем, что рана при огнестрельном ранении обширно заселяется патогенной микрофлорой, которая развивается вследствие многочисленных карманов и больших участков некроза тканей. Характерную роль тут также имеет место локализация очага, состояние иммунной системы организма и стрессовые ситуации. Но главной причиной возникновения огнестрельного остеомиелита является недостаточная санитарно-хирургическая обработка раны.
Большинство пациентов приходят к нам по направлениям, потому что они пережили хронические инфекции в течение длительных дней, месяцев или даже лет, которые не могут быть успешно обработаны их первичной помощью или другим врачом. Штат штата Огайо по скелетно-мышечной системе хирургов-ортопедов, специалистов по инфекционным заболеваниям, радиологов, исследователей, лаборантов и медсестер специализируется на том, чтобы помочь пациентам, как вы, управлять скелетно-мышечной инфекцией и, когда это возможно, искоренить ее.
Наша команда работает с вами, чтобы разработать индивидуальный план лечения на основе вашего состояния здоровья и нашего диагноза причины и уровня вашей инфекции. Мы оцениваем вас с помощью различных тестов и процедур, начиная с аспирации бедра или колена, что влечет за собой введение иглы в колено или бедро, чтобы вытащить жидкость. Затем жидкость направляется в лабораторию для интенсивного анализа. Вы также будете отправлены на работу с кровью, чтобы ваш врач мог оценить вашу инфекцию, посмотрев на значения крови, воспалительные маркеры и многое другое.
После нагноения раны процесс воспаления переходит на кость, что сопровождается гектической лихорадкой, слабостью, и интоксикацией организма. Местные реакции в области пораженного очага практически остаются без изменений: отсутствие инфильтраций в области раны, отек конечности не нарастает, обильное отхождение гноя. Но, при этом, сама рана изменяет свой внешний вид, что характеризуется серым налетом на ней и появлением некротических грануляций. После этого процесс воспаления переходит на раневую область кости, распространяясь под надкостницей и по каналу костного мозга. При не оказании адекватного лечения при остром огнестрельном остеомиелите процесс воспаления переходит в длительный, то есть, в хронический.
Затем ваш врач обсудит с вами рекомендации по лечению, большинство из которых включают в себя агрессивное лечение антибиотиками и хирургическое лечение, такое как. Это может включать в себя штифты, пластины или винты от предыдущего перелома или сам имплантат, если инфекция связана с заменой коленного сустава или тазобедренного сустава. Когда имплантат полностью удаляется, первая проблема вашего врача заключается в том, чтобы лечить или искоренять инфекцию, прежде чем определять, являетесь ли вы кандидатом на повторную имплантацию. Чтобы лечить инфекцию, ваш врач может хирургически вставить пропитанную антибиотиком цементную прокладку. Спейсер представляет собой медицинский материал, который смешивается с антибиотиками, а затем формуется в суставе. Вы можете ожидать, что он останется на месте в течение двух-шести месяцев, за это время вы будете внимательно следить за нашей командой. Это необходимо для лечения и, надеюсь, искоренения инфекции. Как только инфекция исчезнет, ваш хирург удалит спейсер. Если вы кандидат на повторную имплантацию, вы будете проходить операцию по замене суставов. В зависимости от вашего состояния, вы можете быстро пройти имплантацию. Некоторые пациенты никогда не повторно имплантируются из-за характера и уровня инфекции. Ваш врач обсудит ваши варианты и подробно объяснит ваш индивидуальный план лечения. Статические прокладки. Если ваша инфекция очень серьезная, для ее лечения может потребоваться больше времени. Возможно, что ваша инфекция никогда не может быть полностью уничтожена. Для такой серьезной инфекции ваш врач может хирургически имплантировать статическую прокладку. Статическая прокладка - это, по существу, стержень с цементом и антибиотиком, упакованный вокруг пространства, где ранее был установлен совместный имплантат. Эта проставка может оставаться на месте в течение двух или даже трех лет, пока инфекция не исчезнет. Как только инфекция исчезнет, вы можете иметь право на повторную имплантацию. Некоторые пациенты никогда не могут претендовать на повторную имплантацию. Если ваше состояние требует передовой реконструкции и дополнительной работы с вашей костью, мы можем направить вас к одному из наших взрослых специалистов по реконструкции для совместной замены. Оперативное орошение и обработка. Это используется, когда есть костная инфекция. Во время этой процедуры врач удаляет зараженную область кости и очищает ее. В рамках стратегии борьбы с инфекциями ваш врач упакует область с помощью медицинской, синтетической, растворяющейся «штукатурки», смешанной с антибиотиками. Подобно мобильным и статическим прокладкам, этот гипс предназначен для устранения инфекции.
- Объяснения аппаратного обеспечения.
- Это удаление имплантированного устройства.
- Мобильные прокладки.
При переломах костей в результате огнестрельного ранения чаще возникают ранние или поздние воспалительные осложнения. Ранние гнойно-некротические осложнения, которые возникают сразу после поражения, обусловлены стремительным поражением микроорганизмами костного мозга и проявлениями сепсиса. Поздние осложнения могут быть вызваны обострением воспалительного процесса. Следует отметить, что деструктивный процесс формируется не в костно-мозговом канале, а в области костных обломков или инородного тела.
Остеомиелит может возникать в любой кости. У детей это наиболее распространено в длинных костях ног и плеч. У взрослых остеомиелит чаще всего поражает кости позвоночника. В больнице позвоночника в Неврологическом институте в Нью-Йорке мы специализируемся на остеомиелите в позвоночнике или позвоночном остеомиелите.
Большинство случаев остеомиелита позвонков встречаются в поясничном отделе позвоночника. Следующий общий сайт находится в грудном отделе позвоночника, а затем шейный отдел позвоночника. Остеомиелит может также возникать в крестце. Инфекция может быть вызвана бактериями, грибами или другими организмами. Остеомиелит может быть острым или хроническим.
Посттравматический остеомиелит схож с остеомиелитом огнестрельным практически по всем параметрам. Гнойно-воспалительный процесс распространяется также на всю площадь кости. Иногда такой процесс имеет название посттравматического паностита. Поражение мягких тканей во время открытых переломов костей является наиболее частым осложнением, которое приводит к попаданию гноеродной микрофлоры в область поврежденной кости. Развитие воспалительного процесса при посттравматическом остеомиелите происходит из-за загрязнения раны во время получения травмы и сопровождается фебрильной температурой (39-40°С), резко выраженным лейкоцитозом, повышением СОЭ, интоксикацией и анемией. Местные проявления характеризуются отечностью тканей вокруг области поражения, обильным отхождением гнойного содержимого из раны, гиперемией кожных покровов и острой болью в месте поражения.
Симптомы, связанные с остеомиелитом позвонков, будут зависеть от расположения и тяжести инфекции. Это может вызвать любой из следующих симптомов. Боль в спине Необъяснимая потеря веса Чрезмерное потоотделение Лихорадка Озноб Усталость Отек, покраснение и теплота вокруг области инфекции Боль вокруг области инфекции Тортиколлис, когда инфекция находится в шейном отделе позвоночника. Пациенты с хроническим остеомиелитом могут сообщать о боли в костях, болезненности и истощении абсцессов вокруг инфицированной кости в течение длительных периодов времени.
Остеомиелит суставов проявляет себя в виде сильной боли в области пораженного сустава. Движения больного сильно скованы. Зачастую, пациент не может не сидеть, не стоять, при данного рода локализации остеомиелита. При хроническом течении остеомиелита сустава больной рискует приобрести серьезные последствия, в виде разрушения суставов (тазобедренного, коленного и т.д.). Единственным выходом при подобном течении является эндопротезирование.
Редко, позвоночный остеомиелит может влиять на нервы в позвоночнике. В зависимости от того, насколько обширна инфекция и какая часть позвоночника вовлечена, могут развиваться дополнительные условия и симптомы. Если эпидуральный абсцесс присутствует в шейных или грудных отделах позвоночника, паралич может возникать в ногах или в обеих руках и ногах.
Это редкое, но серьезное расстройство и неотложная медицинская помощь. Остеомиелит также может быть вызван грибком и микобактериями. Остеомиелит может развиваться различными способами. Через кровоток: инфекция может начинаться в одной части тела и проходить через кровь к кости. Открытые раны: инфекция может распространиться на кость от инфицированной кожи, мышц или сухожилий, находящихся в непосредственной близости от кости. Зараженная ткань или инфицированный протезный сустав после операции или травмы. . Факторы риска развития остеомиелита включают следующее.
Склерозирующий остеомиелит Гарре развивается подостро и проявляет себя, в основном, в ночное время. Характеризуется ночным болями в пораженной остеомиелитом конечности, нарушением функционирования конечности и повышением температуры тела до субфебрильных цифр (37,5°С). Также склерозирующий остеомиелит Гарре сопровождается отечностью мягких тканей с расширением подкожной венозной сетки. Потому крайне важным считается проведение дифференциального диагноза с .
Альбуминозный остеомиелит Оллье характеризуется скудными местными проявлениями на коже в виде незначительной гиперемии и небольшой инфильтрацией мягкий тканей конечности.
Также, скудная клиническая картина может сопровождать абсцесс Броди, при котором течение заболевания вялое или носит торпидный характер.
Остеомиелит челюсти
Остеомиелит челюсти – это гнойный процесс воспаления в области челюсти. Характеризуется проникновением патогенных возбудителей в костную ткань челюсти, а также деструктивными изменениями в ней. Остеомиелит челюсти считается одним из частых заболеваний в хирургии стоматологии по количеству одонтогенных воспалительных процессов наряду с периодонтитом челюсти и периоститом челюсти. Локализуется, в основном, на нижней челюсти и поражает преимущественно мужской пол. Среди остеомиелитов разной локализации на его долю приходится больше трети случаев.
Остеомиелит челюсти делится на: одонтогенный (болезни зубов), гематогенный (хронические очаги инфекции) и травматический (повреждение челюсти).
Причинами одонтогенного остеомиелита челюсти могут являться: кариес, пульпит, перикоронарит, зубная гранулема. Попадание инфекции в кость происходит через пораженный инфекцией корень или пульпу зуба.
Для развития гематогенного остеомиелита челюсти главным источником инфицирования могут быть: фурункулез в области челюсти, гнойный отит, острый тонзиллит, пупочный сепсис и омфалит новорожденных, и т.п.
При гематогенном распространении инфекционного процесса вначале поражается кость челюсти, а позже вовлекаются ткани зубов.
Травматический остеомиелит челюсти возникает в результате перелома или огнестрельного ранения челюсти. Также причиной может выступить повреждение слизистой носа. В таких случаях инфекция в костную ткань проникает из внешней среды.
Патогенная флора, которая вызывает остеомиелит челюсти, выявляется в виде микробных ассоциаций или монокультур, среди которых, главным образом, представляется золотистый стафилококк, стрептококк группы В и другие патогенные анаэробные микроорганизмы.
Говоря о симптоматике остеомиелита челюсти, следует учитывать его стадию. Для острого течения при остеомиелите челюсти характерна внезапная манифестация с проявлением общих симптомов. Отмечается в большинстве случаев: озноб, резкое повышение температуры тела до 39-40°С, признаки интоксикации организма, нарушение сна и отсутствие аппетита.
При развитии воспалительного процесса при больной предъявляет жалобы на интенсивную зубную боль с иррадиацией в височные доли, либо в глазницу. С течением времени боль меняет характер локализации и становится разлитой. Причинный зуб, а также интактные с ним соседние зубы подвижны, слизистая десны – отечна. Из карманов десны в области инфицированного зуба часто наблюдается отхождение гнойного отделяемого. У больного изо рта отмечается резкий гнилостный запах. По мере распространения инфекции на мягкие ткани появляется ограничение подвижности рта, отмечаются затруднение дыхания и боль при глотании. При остеомиелите нижней челюсти появляется онемение нижней губы, а также чувство покалывания в ней.
Во время острого остеомиелита челюсти наблюдается резко выраженная воспалительная инфильтрация в зоне поражения, отечность и покраснение мягких тканей, местное увеличение групп лимфоузлов (подчелюстные, шейные, околоушные), за счет этого контуры лица приобретают асимметричную форму.
Также, имеет место формирование субпериостальных абсцессов, аденофлегмон и околочелюстных флегмон. Остеомиелит верхней челюсти с диффузным течением осложняется флегмоной глазницы, тромбофлебитом лицевых вен, гайморитом.
При подостром процессе остеомиелита челюсти общее состояние заметно улучшается, воспалительная инфильтрация уменьшается, но может усиливаться подвижность зубов.
Хронический процесс при остеомиелите челюсти представляется как осложнение плохо пролеченного острого остеомиелита и имеет затяжное течение.
Деструктивный процесс протекает с явлениями интоксикации и увеличением регионарных лимфоузлов, из-за которых могут формироваться свищи с гнойным отделяемым и выраженными грануляциями, также могут появляться крупные секвестры.
Зачастую, при хроническом течении, остеомиелит челюсти приводит к перелому челюсти. Также может наблюдаться деформация челюсти и тризм.
Диагностика остеомиелита челюсти не является сложной и основывается на данных анамнеза, осмотра стоматолога-хирурга, травматолога и лабораторных данных. Важно проводить дифференциальный диагноз с периодонтитом, перикоронаритом, альвеолитом и т.п.
Первой задачей в лечении остеомиелита челюсти считается ликвидация гнойного очага, являющегося причиной развития воспаления. При развитии одонтогенного остеомиелита челюсти показано удаление зуба, при развитии гематогенного – санация хронического очага инфекции, при травматическом – первичная хирургическая обработка инфицированных и огнестрельных ран.
Общие лечебные мероприятия состоят из дезинтоксикационной, иммуномодулирующей, симптоматической, десенсибилизирующей терапии. Лечение также включает назначение массивной антибиотикотерапии полусинтетическими пенициллинами, цефалоспоринами, макролидами.
При хроническом остеомиелите челюсти после проведения рентгенологического исследования челюсти решается вопрос о секвестрэктомии – удалении секвестрировавшихся костных участков. После проведения данной манипуляции полость кости подвергается промыванию антисептическими средствами и заполнению остеопластическими материалами с антибиотиками. При угрозе перелома челюсти производится шинирование.
Острый остеомиелит
Симптоматика и протекание острого остеомиелита зависят от большого количества факторов: состояния иммунной системы организма, метода инфицирования, возраста пациента, наличия хронических очагов инфекций.
Острый остеомиелит делят на экзогенный и эндогенный острый остеомиелит. При развитии эндогенного остеомиелита (гематогенный остеомиелит), инфекционные микроорганизмы попадает в костную ткань с течением крови из первичного очага, который располагается в области глоточного лимфоидного кольца, слизистых оболочках носоглотки и полости рта т.п. Такая форма остеомиелита также развивается у детей по причине особенностей кровоснабжения костной системы ребенка.
Факторами, которые способствуют развитию острого течения гематогенного остеомиелита, считаются: вирусы, острые и хронические гнойно-воспалительные заболевания, несбалансированный рацион питания, переохлаждение, гиповитаминоз, болезни печени и почек. Также существенную роль играют травмы с повреждением надкостницы и костной ткани.
Другие формы острого остеомиелита (огнестрельный, послеоперационный, посттравматический и контактный) считаются экзогенными. При таких формах острого остеомиелита инфекционные агенты проникают в костную ткань из внешней среды или из окружающих мягких тканей. Главная особенность экзогенного острого остеомиелита заключается в проникновении инфекционного процесса во все элементы костной ткани без первичного воспалительного очага в костно-мозговом канале.
Острый гематогенный остеомиелит характерен преимущественно для детского возраста, при этом в трети случаев симптомы заболевания появляются у грудных детей. При таком виде остеомиелита в инфекционный процесс вовлекаются длинные трубчатые кости, намного реже – плоские и короткие.
Различают три формы острого гематогенного остеомиелита: адинамическую (токсическую), септико-пиемическую и местную. Для острого остеомиелита в септико-пиемической форме характерно острое начало с фебрильной температурой, выраженная интоксикация организма, упорная рвота, головные боли, озноб. Может быть нарушение сознания, гемолитическая желтуха и бред. Состояние больного — очень тяжелое. В течение первых двух суток от начала болезни появляются выраженные боли с четкой локализацией в пораженной кости, при этом пораженная конечность находится в вынужденном положении, активные движения не представляются возможными. В пораженной области определяется сильный отек и гиперемия кожного покрова. Наблюдается также усиление венозного рисунка.
При местной форме острого гематогенного остеомиелита процесс протекает более щадящим образом. Наблюдаются симптомы местного воспалительного процесса. Общее состояние практически не страдает.
При токсической форме острого остеомиелита гематогенной природы развивается молниеносное течение процесса воспаления с преобладанием симптоматики нарушения общего состояния организма. В первые 24 часа стремительно повышается температура тела до 40-41°С, резкое снижение артериального давления, менингеальные симптомы, потеря сознания и судороги. Достаточно быстро развивается . Наряду с этим, местные симптомы слабо выражены или отсутствуют, что значительно затрудняет правильную постановку диагноза и назначение своевременной медикаментозной терапии.
Для постановки диагноза могут применяться: УЗИ, МРТ, КТ и рентгенологическое исследование пораженного участка, лабораторное исследование крови.
Лечение гематогенного острого остеомиелита заключается в назначении: антибиотикотерапии, дезинтоксикационной терапии, иммунокоррекции, антиоксидантной терапии, десенсибилизации, иммобилизации конечности, коррекции обмена, биостимуляции, витаминотерапии, использовании облучения крови лазером.
Помимо консервативного лечения также применяют оперативное. У грудных детей осуществляется вскрытие флегмоны. У подростков и детей старшего возраста производят вскрытие гнойно-воспалительного очага с дополнением остеоперфорации. В полученные отверстия устанавливают специальные трубки для введения внутрь пораженной кости антибиотиков и антисептиков.
Травматический острый остеомиелит представляется как осложнение открытых травм костей, ортопедических операций и огнестрельных ранений. Развивается в течение двух недель после травмы. Ведущую роль в его возникновении играет несоблюдение правил антисептики и асептики в ходе оперативного вмешательства. Определенное значение имеет общее состояние организма. Развитию острого остеомиелита при открытых травмах и огнестрельных ранениях способствуют такие факторы, как интенсивность микробного загрязнения, область разрушения тканей, вирулентность инфекции, нарушения местного кровообращения и особенности иммунного ответа организма на травматическое воздействие.
Посттравматический остеомиелит характеризуется как общими, так и местными симптомами. Развивается тяжелая интоксикация, сильная слабость, состояние разбитости, озноб, и тошнота. Температура тела достигает отметки выше 39°С. Местная симптоматика начинает проявлять себя спустя неделю после появления общей. В зоне поражения наблюдается резкая боль, гиперемия и отек тканей. Из раневой полости выделяется обильное количество гнойного содержимого.
Лечение посттравматического острого остеомиелита – хирургическое. Подобные вмешательства проводятся на фоне консервативного лечения, как и при гематогенном остром остеомиелите. Удаляют омертвевшие костные обломки и гнойные обильные грануляции, проводят секвестрэктомию. Делают промывание и дренирование. Для иммобилизации конечности могут применять скелетное вытяжение, аппарат Илизарова с проведением внеочагового остеосинтеза.
Контактный острый остеомиелит начинается при переходе воспалительного процесса на кость с окружающих тканей. Развивается при долгих гнойно-воспалительных процессах (фурункулез, и т.п.). Проявляет себя выраженной локальной болезненностью, обширным отеком и появлением свищей. Терапия заключается в комплексном подходе. Применяется хирургическое вмешательство на фоне массивной антибиотикотерапии и иных медикаментозных препаратах. При оперативном вмешательстве проводится вскрытие пораженных очагов и иссечение некротических тканей с дренированием вскрытых полостей. Если имеется поражение всех тканей пальца (при панариции) или другой конечности, то может рассматриваться вопрос об ампутации.
Хронический остеомиелит
Клинические проявления при хроническом остеомиелите обусловлены объемом деструкции кости и периодом заболевания (ремиссия или обострение). Во время перехода из острого остеомиелита в хронический остеомиелит больной отмечает некоторое улучшение. Интенсивность болевого синдрома в конечности уменьшается, приобретая ноющий характер. Температура тела нормализуется, признаки интоксикации исчезают. В зоне поражения формируются свищи, которые могут носить множественный характер с небольшим гнойным отделяемым. В половине случаев, некоторое количество свищей группируется в сеть инфицированных канальцев, которые открываются на коже. Иногда такие свищи находятся на большом удалении от очага, пораженного остеомиелитом. В дальнейшем формируются анкилозы, искривление или удлинение кости. Также отмечены случаи укорочения конечности. Ремиссия хронического остеомиелита может продолжаться от нескольких недель до нескольких месяцев.
Обострение хронического остеомиелита очень схоже с началом острого, но в более стертой форме. Обострению хронического остеомиелита способствует закрытие свища, что формирует скопление гноя в полости и повышение давления внутри кости. Состояние пациента ухудшается, боли усиливаются в пораженной области. К ним присоединяется отек тканей, гипертемия кожи и фебрильная температура тела. Картина крови также изменяется: развивается лейкоцитоз, образуется зернистость эритроцитов, скорость оседания эритроцитов значительно возрастает. После вскрытия гнойного очага состояние больного стремительно улучшается.
Диагностика остеомиелита с хроническим течением заключается в рентгенологическом исследовании и в КТ, и не вызывает каких-либо затруднений в своем проведении.
При наличии полостей в зоне поражения остеомиелитом показана операция. Также оперативное вмешательство применяется при частых рецидивах заболевания с интоксикацией, интенсивным болевым синдромом, нарушением чувствительности и функционирования конечности. При хроническом остеомиелите проводят секвестрэктомию, при которой удаляются все грануляции, секвестры, иссекаются свищи и остеомиелитические полости. Такая манипуляция проводится с последующим дренированием. После дренирования и санации полостей проводят пластику кости.
Гематогенный остеомиелит
Гематогенный остеомиелит является воспалительно-деструктивным заболеванием костной ткани, которое развивается при гематогенном занесении возбудителей инфекции. В основном, вызывается золотистым стафилококком, гемофильной и синегнойной палочками, стрептококками группы В.
Патогенная микрофлора при гематогенном остеомиелите попадает в костную ткань с течением крови в комплексе септического эмбола из разных очагов инфекции ( , мастит, фурункулез и пр.)
Симптоматика гематогенного остеомиелита у людей среднего возраста слабо выражена по сравнению с детьми. У взрослых поражается преимущественно позвоночный столб. Температура тела редко достигает высоких цифр и остается в пределах 37,5-38°С. Больные могут предъявлять жалобы на небольшое недомогание. Также при гематогенном остеомиелите отмечается локализованное поражение ткани кости. При этом секвестрация наблюдается очень редко. В 10% случаев отмечается переход воспалительного процесса на сустав, с формированием остеомиелита суставов.
Диагностика заболевания проводится на основании анамнеза, данных лабораторных показателей, результатов КТ, УЗИ и рентгенологического исследования. В определенных случаях может потребоваться радиоизотопное сканирование ткани кости.
Дифференциальный диагноз проводят с туберкулезом костей, злокачественным и доброкачественным процессами костной ткани, остеомикозом и сифилисом кости.
При остром гематогенном остеомиелите применяется как консервативная терапия, так и оперативная. Показано применение антибиотиков широкого спектра действия. Проводится также вскрытие с последующим дренированием абсцессов и остеоперфорация костей. В определенных случаях проводят секвестрэктомию.
Из консервативного лечения назначаются: антибиотики как внутримышечно, так и внутривенно. Особенно это касается острого течения заболевания. В таких случаях преимущество отдается тем антибиотикам, которые обладают тропизмом к костной ткани (Линкомицин, Кефзол, Фузидин). Назначают сульфаниламидные препараты (Натрия Тиосульфат). Также проводят иммунотерапию с применением антистафилококкового Г-глобулина, переливания свежецитратной крови, антистафилокковой плазмы. Показано применение протеолитических ферментов путем введения инъекций, что дает хороший лечебный эффект. После активного лечения гематогенного остеомиелита закрепляющий эффект дают: физиотерапия, электроионофорез, УВЧ и лазеротерапия на очаг воспаления.
Одонтогенный остеомиелит
Одонтогенный остеомиелит – это инфекционный процесс воспалительно-аллергической природы, характеризующийся наличием инфекционного процесса в челюсти или в зубе.
По течению одонтогенный остеомиелит бывает острый и хронический. По распространенности различают: ограниченный, очаговый и разлитой.
Причинами воспаления также считается наличие хронических очагов инфекции.
При остром течении одонтогенного остеомиелита у больного отмечается сильная локализованная боль в челюсти, на стороне пораженного зуба. Боль может отдавать по ходу тройничного нерва (в глаз, ухо и висок). При поражении нижней челюсти пациент отмечает онемение губы, затрудненное движение нижней челюстью и болезненность при глотании. Общее состояние пациентов с одонтогенным остеомиелитом ухудшено. Отмечается вначале головная боль, слабость, повышение температуры тела до 39-40°С. Несколько позже присоединяются и местные симптомы одонтогенного остеомиелита.
Во время осмотра больного определяется отечность мягких тканей. Инфильтрат с выраженным болевым синдромом при пальпации. Слизистая переходной складки гиперемерована и отечна, на протяжении нескольких зубов утолщен альвеолярный отросток.
При рентгенологическом исследовании отмечаются характерные изменения для некоторых форм периодонтита. Типичные для остеомиелита признаки можно увидеть на рентгенограмме через несколько недель. На снимке они выглядят как нечеткости в области костной ткани с очагами некроза.
Лечение одонтогенного остеомиелита в острой фазе проводится исключительно в условиях стационара. Проводится хирургическая санация гнойного очага, дренирование и ликвидация причинного зуба. После хирургического лечения, проводится антибактериальная терапия, включающая использование антибиотиков широкого спектра действия. Совместно с антибиотикотерапией проводят десенсибилизирующую, противовоспалительную и симптоматическую терапию. Хороший эффект дает физиолечение на пятый день после начала лечения одонтогенного остеомиелита.
Остеомиелит у детей
У детей в силу физиологических особенностей функционирования системы кровообращения чаще встречается остеомиелит эпифизарной формы. При нем поражается хрящевая ткань. У детей старшего возраста, в большинстве случаев, развивается гематогенный остеомиелит, связанный с воспалением трубчатых костей. Так как очаг воспаления костной ткани дает знать о себе не сразу, то зачастую возникают определенные сложности с адекватной диагностикой. Такие особенности чреваты как и осложнениями, так и летальным исходом.
Причинами остеомиелита у детей являются: серьезные инфекционные болезни ( , туберкулез, и т.п.), заражение открытой раны гноеродными аэробными бактериями (стрептококки и стафилококки), после проведения ортопедических операций при несоблюдении правил антисептики, заражение костной ткани из близлежащих воспалительных очагов мягких тканей.
Признаки остеомиелита у детей во многом зависят от возраста, иммунитета и площади поражения костного участка у ребенка. У новорожденных и грудных детей течение остеомиелита затрагивает в основном общее состояние. Отмечается беспокойство, бледность кожных покровов, отказ от еды, высокая температура (40-41°С), вялость. В половине случаев, течение заболевания сопровождается рвотой и . Ребенок старается щадить конечность и при малейшем прикосновении к пораженной конечности он раздается пронзительным криком, что также затрудняет правильную постановку диагноза, учитывая слишком маленький возраста пациента.
Местные признаки остеомиелита у детей проявляются в виде гиперемии кожи на пораженном участке. Спустя несколько дней гиперемия наблюдается по всей конечности. При несвоевременном обращении к врачу возможно распространение гнойных очагов по всему телу.
У детей более старшего возраста выраженность симптомов несколько ярче, но не наблюдается столь стремительного развития симптоматики, по сравнению с грудными детьми. Гиперемия конечности у детей старшего возраста появляется спустя неделю и более после первых проявлений остеомиелита.
Лечение остеомиелита у детей проводится также как и остеомиелита у взрослых, но учитывая детский возраст и большой процент осложнений, после оперативного вмешательства на пораженной области, за ребенком тщательно наблюдают в условиях реанимации. Проводится массивная антибактериальная, противовоспалительная, десенсибилизирующая терапия. Следует учитывать, что антибиотики назначаются длительным курсом как внутривенно, так и внутримышечно. Обычно назначают антибиотики нескольких групп (пенициллины+цефалоспорины, макролиды+цефалоспирины и т.п.). Реабилитация после перенесенного остеомиелита длительная и продолжается в течение 4-6 месяцев, включая санаторно-курортное лечение, витаминотерапию и иммунотерапию.
Остеомиелит лечение
При лечении остеомиелита показана обязательная госпитализация в стационар. Вместе с хирургическим лечением пораженной области обязательно назначение массивной антибиотикотерапии (внутривенного и внутримышечного введения антибактериальных препаратов), мощной дезинтоксикационной терапии (переливания плазмы и кровозаменителей), иммуностимуляторов, витаминотерапии, гемосорбции, гипербарической оксигенации.
При терапии острого гематогенного остеомиелита у детей до шести лет показано применение: Цефуроксима и Амоксициллина/Клавуланата (препараты первого ряда); Ампицилина/Сульбактама, Цефтриаксона и Оксациллина (альтернативные препараты).
Детям старше шести лет и взрослым для лечения острого гематогенного остеомиелита применяются: Оксациллин и Гентамицин, Амоксициллин/Клавуланат (препараты первого ряда); Цефуроксим, Цефалозолин и Нетилмицин, Линкомицин и Гентамицин, Клиндамицин и Гентамицин, Фторхинолон и Рифампицин (альтернативные препараты).
При посттравматическом и послеоперационном остеомиелите назначаются: Офлоксацин, Ципрофлоксацин и Линкомицин (первого ряда средства); Цефепим, Ванкомицин и Цефалоспорины третьего-четвертого поколения, Имипенем, Линезолид и Цефтриаксон.
При остеомиелите суставов и позвоночника назначаются: Оксациллин, Цефтриаксон и Аминогликозиды (первого ряда средства); Ципрофлоксацин и Рифампицин (средства альтернативного выбора).
Для пациентов, которые находятся на гемодиализе и для наркоманов применяются: Оксацилин и Ципрофлоксацин, Ванкомицин и Ципрофлоксацин.
Для пациентов с анемией серповидно-клеточного характера: Ципрофлоксацин или Цефалоспорины третьего поколения (Цефтриаксон, Цефотаксим, Цефоперазон).
Также больным строго показаны: иммобилизация конечности лангеткой из гипса, покой, физиотерапия (УВЧ, УФО, электрофорез), правильный режим питания.
Остеомиелит - это гнойно-некротический процесс, в который вовлечены все составляющие костной ткани - кость, надкостница, костный мозг. Это заболевание обусловлено присутствием в тканях болезнетворных микроорганизмов, которые вызывают нагноение костного мозга, его отек, разрушение и омертвение кости, а при отсутствии лечения могут стать причиной поражения всего организма.
Причины развития остеомиелита
Все случаи заболевания остеомиелитом вызваны одной причиной - инфекцией. Чаще всего возбудителями выступают такие «привычные» микроорганизмы, как стафилококк, стрептококк, синегнойная или кишечная палочка. Эти микробы присутствуют практически везде - в воде, почве, воздухе и в самом организме человека. Но при неблагоприятных условиях эти микроорганизмы провоцируют развитие ряда тяжелых заболеваний, а при проникновении в ткани кости - остеомиелит.
Но для специалистов до сих пор остается неизвестным причина, по которой при прочих равных условиях у одного человека развивается остеомиелит, а у другого нет. Сегодня наиболее «жизнеспособными» считаются следующие теории возникновения остеомиелита:
- Сосудистая. В этом случае, как предполагается, заболевание развивается по причине низкой скорости кровообращения в определенных участках кости. Поэтому бактерии, проникающие в кровеносное русло, не могут оперативно эвакуироваться из кости с током крови - это дает болезнетворным микроорганизмам возможность закрепиться в тканях и вступить в активную фазу роста и размножения.
- Аллергическая. Эта теория базируется на ряде исследований, в ходе которых установлена роль гиперактивности иммунной системы (по сути - аллергии) в развитии остеомиелита. Так, у человека, впервые столкнувшегося с какой-либо инфекцией, меньше шансов заболеть остеомиелитом, чему у того, кто прежде перенес любое другое заболевание, вызванное тем же микроорганизмом. Во втором случае организм уже знаком с возбудителем и чувствителен к нему - вырабатывает иммунные тела, целью которых является «дезактивация» микробов и их токсинов. Но при чрезмерной активности иммунной системы она начинает атаковать ткани собственного организма в ответ на присутствие возбудителя.
- Нервно-рефлекторная. Заключение о значимости нервной системы для развития остеомиелита также основывается на серии экспериментов. В процессе исследований установлено, что любые факторы, вызывающие рефлекторный спазм кровеносных сосудов (стресс, приступ боли, травма и пр.) повышают вероятность воспаления кости, так как при спазмах в тканях замедляется кровообращение.
Но какими бы ни были первичные механизмы такого заболевания как остеомиелит, для болезнетворных микроорганизмов должен быть создан путь, по которому они проникаются к костные ткани.
Пути заражения
Проникновение возбудителей в ткани кости, а значит провоцировать остеомиелит может происходить следующими способами.
Гематогенный путь
За инфицирование в этом случае чаще всего несут ответственность такие возбудители как стафилококк, кишечная и синегнойная палочки. Болезнетворные микроорганизмы проникают в ткани кости по кровеносному руслу, которое ведет во внутрикостные сосуды, и уже там начинается процесс активного роста и размножения микробов. Хотя гематогенному типу остеомиелита подвержены все категории людей, чаще всего он встречается у детей возрастом от 3 до 12-14 лет. Что касается гендерных «предпочтений» болезни - она чаще поражает мужчин, чем женщин.
Специалисты также отмечают рост заболеваемости гематогенным типом остеомиелита в весеннее и осеннее время, когда резко ухудшается общая эпидемиологическая обстановка, и возрастает количество инфекционных заболеваний верхних дыхательных путей.
Одонтогенный путь
В этом случае инфекция развивается в нижней или верхней челюсти, и без лечения может быстро распространиться на плечевую, лучевую, лопаточную кость. Наиболее уязвима перед лицом инфекции нижняя челюсть - остеомиелит регистрируется более чем в 80% случаев (по сравнению с воспалением верхней челюсти – в 15% случаев).
Заражение извне
 Как становится понятно из самого определения пути заражения - инфекция проникает через повреждения в коже и мягких тканях, прилегающих к кости или расположенных в непосредственной близости.
Как становится понятно из самого определения пути заражения - инфекция проникает через повреждения в коже и мягких тканях, прилегающих к кости или расположенных в непосредственной близости.
Так, остеомиелит с инфицированием извне может стать следствием открытого перелома, сильного ушиба с нарушением целостности кожи и неправильного оказания первой помощи или отсутствия таковой, нарушений требований к асептике и антисептике при стоматологических манипуляциях и хирургических вмешательствах и пр.
Распространение инфекции из близлежащих тканей
Инфекционный процесс, развившийся в мышечных тканях, подкожной жировой клетчатке, связках и пр. при неблагоприятных обстоятельствах может распространиться на кости. Так, при ослабленной иммунной системе, нарушениях кровообращения и других провоцирующих факторах и уже присутствующей гнойной флегмоне, абсцессе и пр. костные ткани с высокой вероятностью могут быть вовлечены в процесс.
Что провоцирует развитие остеомиелита
Наличие причин, по которым развивается остеомиелит - еще не гарантия того, что инфекция перейдет в активную фазу и спровоцирует воспаление кости.
Специалисты утверждают, что в подавляющем случае главную роль играет присутствие провоцирующих факторов - обстоятельств, которые становятся «спусковым крючком» для болезни. Среди них можно выделить несколько категорий.
Факторы, повышающие вероятность развития остеомиелита:

Факторы, инициирующие начало такой болезни как остеомиелит:
- механические травмы (ушиб, перелом, повреждение целостности кожи в области ее плотного прилегания к кости и пр.);
- вирусные заболевания, в том числе, ОРВИ;
- термические и химические травмы (обморожения, ожоги, лучевые и химические поражения кожи);
- микротравмы, вызванные чрезмерными физическими нагрузками (повреждения капилляров, микроразрывы мышечных волокон и пр.).
Разновидности заболевания
Остеомиелит имеет множество форм, в зависимости от которых симптомы и их комбинации могут существенно варьироваться. Сегодня остеомиелит принято различать по следующим признакам.
По распространенности:
- Локальный (местный) остеомиелит. При этой разновидности заболевания инфекционный процесс протекает в одной, отдельно взятой кости.
- Генерализованный (общий) остеомиелит. В этом случае инфекцией может быть поражена как одна, так и несколько костей, но для генерализованного остеомиелита характерно быстрое распространение инфекционного процесса на весь организм.
Важно: локальная форма остеомиелита не может считаться отдельной разновидностью заболевания, так как в большинстве случаев без лечения местный инфекционный процесс трансформируется в генерализованный. Именно поэтому , даже при поражении ограниченного участка кости, должно назначаться как можно раньше.
 По расположению очага инфекции:
По расположению очага инфекции:
- в трубчатых костях (бедренная, плечевая, лучевая и пр.);
- в плоских костях (кости лопатки, таза, сводов черепа);
- в других костях (кости челюсти, позвонки и пр.).
По особенностям течения болезни:
- Острый остеомиелит. Заболевание развивается внезапно, отличается ярко выраженными симптомами и, в зависимости от причин болезни, ситуация разрешается выздоровлением в течение 2-3 месяцев, переходит в затяжную форму (с длительностью около 6-8 месяцев) или трансформируется в хроническое течение. Чаще всего острая форма остеомиелита развивается по гематогенному типу.
- Хронический остеомиелит. Чаще всего становится осложнением неправильного или отсутствующего лечения острой формы, но также может развиться в присутствии постоянного источника инфекции в организме. Такой очаг постоянно подпитывает инфекционный процесс, в результате чего острая фаза воспаления чередуется с практически бессимптомным течением, и такие «всплески» и «затухания» могут длиться годами.
Важно: наиболее опасным, хотя и редким, является молниеносное течение остеомиелита - самочувствие, свидетельствующее об относительном благополучии, внезапно начинает стремительно ухудшаться, и в течение нескольких минут состояние человека становится критическим. При этом прогнозы самые неблагоприятные - без оказания экстренной помощи больному угрожает смерть. Поэтому при первых же признаках остеомиелита необходимо незамедлительно обратиться к врачу, даже если субъективно самочувствие «терпит» до завтра.
Как проявляется остеомиелит
Проявления остеомиелита широко варьируются - это зависит от типа заболевания, его распространенности, пути заражения и других факторов.
Но можно выделить ряд симптомов, характерных для определенных разновидностей такой болезни как остеомиелит:
Важно: наличие даже одного из приведенных симптомов должно стать поводом для незамедлительного обращения к врачу. Выжидательная позиция и самолечение недопустимы, так как осложнения остеомиелита могут быть не просто тяжелыми, а трагичными, и привести к летальному исходу.
В ряде случаев нагноение в надкостнице при остеомиелите разрешается самопроизвольным излитием гноя в окружающие мягкие ткани, после чего у больного практически сразу же наступает существенное улучшение самочувствия. Но так как продолжает присутствовать очаг воспаления - пораженная болезнью кость - ситуация может осложниться образованием свищей, которые сами по себе являются воротами для инфекции.
Как диагностируется остеомиелит
В диагностике остеомиелита имеют значение практически все показатели состояния здоровья. Важность этих сведений можно легко понять, если вспомнить: при этом заболевании инфекционный процесс может распространяться не только на мягкие ткани, окружающие воспаленную кость, но и на внутренние органы. Поэтому диагностика начинается с мероприятий, дающих врачу информацию о структурных и органических изменениях в самой кости - КТ, МРТ, рентгенография, инфракрасное сканирование и пр.
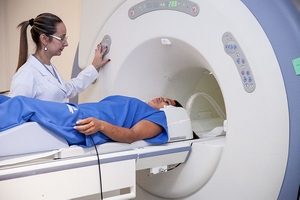 После получения результатов исследования (или параллельно с проведением аппаратной диагностики) назначаются лабораторные анализы (общий и клинический анализ крови и мочи) и УЗИ внутренних органов. С помощью этих методов исследования врач может понять, распространилась ли инфекция на внутренние органы и какой микроорганизм является возбудителем инфекции. В последнем случае, если анализы крови и мочи не выявили бактерии, ответственные за воспаление, может быть назначена пункция - прокол мягких и костных тканей в области воспаления и забор гнойного содержимого или образца костного мозга для определения вида инфекции.
После получения результатов исследования (или параллельно с проведением аппаратной диагностики) назначаются лабораторные анализы (общий и клинический анализ крови и мочи) и УЗИ внутренних органов. С помощью этих методов исследования врач может понять, распространилась ли инфекция на внутренние органы и какой микроорганизм является возбудителем инфекции. В последнем случае, если анализы крови и мочи не выявили бактерии, ответственные за воспаление, может быть назначена пункция - прокол мягких и костных тканей в области воспаления и забор гнойного содержимого или образца костного мозга для определения вида инфекции.
Но хотя симптомы такого заболевания как остеомиелит могут показаться на первый взгляд очевидными, для врача важно исключить другие болезни, которые сопровождаются похожими признаками. К таким болезням и состояниям относится закрытый перелом, гематома с нагноением, аллергический артрит, костная опухоль и костный туберкулез, мышечная флегмона и пр. Только после того, как перечисленные болезни исключены из списка «подозреваемых», врач может окончательно поставить диагноз остеомиелит и назначить лечение.
Лечение остеомиелита
В современной медицинской практике предпочтение отдается комплексному лечению остеомиелита, при котором используется хирургическое, медикаментозное и физиотерапевтическое лечение.
Хирургическое лечение
Хирургическое лечение такой болезни как остеомиелит относится к предпочтительным методам, так как удаление гнойного очага - первое, что должно быть сделано, чтобы остановить распространение инфекции и создать условия для выздоровления.
Поэтому хирургическое вмешательство показано в большинстве случаев, когда диагностирован остеомиелит. Операция не назначается только в тех случаях, когда больному по какой-либо причине хирургические методы противопоказаны в принципе, или если состояние пациента заставляет предположить, что риски операции перевешивают ее преимущества. Это могут быть нарушения работы сердца, органов дыхания, почек и других органов, попавших «под удар» при распространении инфекции по всему организму.
 Во время операции, в зависимости от степени поражения кости и ее некротизации (омертвения тканей) может проводиться просверливание кости с установкой дренажного устройства для эвакуации гноя и промывания костномозгового канала, или удаление пораженного участка. Нередко хирургическое вмешательство проводится в несколько этапов, что позволяет максимизировать эффект лечения и при этом минимизировать возможные риски операции и ее травматичность.
Во время операции, в зависимости от степени поражения кости и ее некротизации (омертвения тканей) может проводиться просверливание кости с установкой дренажного устройства для эвакуации гноя и промывания костномозгового канала, или удаление пораженного участка. Нередко хирургическое вмешательство проводится в несколько этапов, что позволяет максимизировать эффект лечения и при этом минимизировать возможные риски операции и ее травматичность.
Медикаментозное лечение
Лечение остеомиелита с помощью только лекарственных препаратов практикуется крайне редко и только в исключительных ситуациях (невозможность провести операцию, необходимость стабилизировать состояние больного перед операцией и пр.). В большинстве случаев медикаментозное лечение нецелесообразно без применения хирургических методов. Это объясняется тем, что из-за особенностей кровоснабжения костей, даже самые мощные антибиотики, используемые в «ударных» дозах, неспособны создавать в костных тканях терапевтические концентрации действующих веществ.
Спектр лекарственных препаратов, применяемых для лечения остеомиелита, очень широк. В перечень назначений могут входить антибактериальные, противовоспалительные, противовирусные, спазмолитические, антигистаминные, дезинтоксикационные и другие группы препаратов, которые подбираются в каждом отдельном случае в разных комбинациях.
Физиотерапия
Среди физиотерапевтических методов наибольшую эффективность подтвердили электрофорез с аппликациями антибиотиков, УВЧ-терапия и УФ-облучение. Эти процедуры назначаются в послеоперационном периоде и их действие направлено на улучшение обменных процессов в костных тканях, что способствует их регенерации.
Важно: самодиагностика и самолечение при остеомиелите недопустимы! Инфекционный процесс требует его устранения специальными методами и средствами, которые невозможно применить в домашних условиях. При несоблюдении этого требования высока вероятность заражения других, здоровых тканей и развития сепсиса - состояния, опасного для жизни.
